装具を嫌ってないですか? ( 治療用装具について )

はじめに
先日ある病院のリハビリの勉強会で 治療用装具について15分程度の発表をしました
ぼくが関わっているのは訪問リハビリという事で維持期(生活期)なので、治療用装具が使われるのは急性期や回復期だからステージが違うんじゃないか、と思われる方もいると思います
今回なぜぼくがこのテーマで発表したのかというと、ぼくが所属するステーションの母体となる病院が、今月10月1日から回復期病棟を新たに始める事になったためです
最近リハビリの中心が地域包括ケア病棟や老健施設に移りつつある中、回復期病棟を作ってくれる事はありがたい事です
前回の診療報酬の改訂で回復期病棟がかなり厳しくなっている中、リハビリスタッフを増やす決断はかなりのリスクを伴なうことだから
ただ病院のリハビリ室には、脳卒中の急性期や回復期のリハビリでよく使われるLLB(KAFO)やSLB(AFO)が1本もない状態だったので、これを期に何本か導入してもらえたらという思いでこのスライドを作ってみました
ぼくが以前にいた病院では、装具療法が盛んに行われていたため、リハビリ室には左右大小1本づつのLLB、SLB、その他装具が沢山がありました
これらを評価あるいは治療用・仮装具として使いとても便利に感じていたためなんですね
またこの回復期には新たに沢山のセラピストを増員するという話も聞いていたので、装具があれば治療の幅も広がっていいのではないかと思ったのもありました
母体となる病院での勉強会で、本年度中にぼくが発表するチャンスあるのでその時にプレゼンしようと思っています
そのプレゼン時間は15分程度
ただぼくが急性期や回復期で装具作成に直接関わっていた時からもう10年近く経っているので、ぼくの知っている内容はかなり古いのではないかという危惧がありました
それで今回違う病院で発表する事で、新しい知見やアドバイスを頂き、よりよいプレゼンにしようと思いスライドを作ってみる事を試みました
今回またネットで公開するのも、アドバイスなどを得る目的で行っています
なのでご意見は大歓迎なので、コメントなど頂けると嬉しいです
よろしくお願いします
スポンサーリンク
はじまりはじまり

今回、「はじめに」 の所で書いた目的での発表
テーマは「 脳卒中下肢装具 治療用装具として」です
これが話の大まかな内容

時間も15分程度しかないので、まず簡単に脳卒中下肢装具について簡単に説明した後、下肢装具の使われ方、いわゆる使用目的を話します
ここに書いてある「下肢装具に対する誤解」というのは、2009年、2015年の脳卒中ガイドラインでも装具療法は勧められてはいるのですが、導入が進んでいない所(病院)もまだまだ沢山あります
その原因として下肢装具に対する誤解 があるのではないかと思われたため、それについてのぼくなりの考察を述べます
最後に時間があれば、前にいた病院での下肢装具の使われ方について話をします
それは才藤先生の考え方になります
ぼくが回復期病棟にいた頃なので10年ぐらい前の話になります
そのためかなり古いかもしれないと危惧していたのですが、2015年に藤田保健衛生大学リハビリテーション部門が出してくれた「最強の回復期リハビリテーション」という本でもこの才藤先生の考え方に基づいて治療が行われている様なので今回簡単に紹介したいと思います

脳卒中患者に使われる下肢装具には、以上のような長下肢装具であるKAFO(以下LLB)、AFO(以下SLB)、シュホーンや、10年ぐらい前に登場したゲイトソリューションなど
このゲイトソリューションの油圧機構がくっついたLLBやSLBなどが使われ始めています
最新のものだと一番右の写真
この写真は宝塚リハビリテーション病院の中谷先生が書かれているブログ「 脳卒中の患者さんを上手く歩かせる方法を理学療法士が一生懸命考えてみた 」からの引用です
今回治療用装具について調べていた時に、和歌山の後輩から教えて貰ったブログ
普段の楽しい臨床の様子(けっこう詳しい)を交えながら、CVAの患者さんの歩行を改善させるためにどの様に考えリハを行っているのか、とっても易しい言葉でわかりやすく説明してくれているサイトです
これぞPTといった先生ですが、文中で自分の事を「ボキ」といったり落語もされたり、とユーモアもある方です
このブログの中で先生が開発・研究されているのがT-Supportと呼ばれるものです
これは弾性バンドを利用して振り出し補助が行える機構を持っており、SLBやLLBと繋げる事で、セラピストがいなくても下肢振り出しの介助が行える、というとっても素晴らしいもの
早く在宅で使える機会を首を長くして待っています!
話を戻しまして

一般的な脳卒中下肢装具の目的はコチラ
これは装具の使用目的についてですが、一般的にはこの様なものが挙げられます
これは1981年に大川先生が書かれた論文からの引用です
装具の目的について書かれた論文はこの大川先生の論文からの引用される事が多いので今回ぼくも挙げました
書かれたのが1980年代という事もあると思うのですが、この年代で作られる装具は機能改善がプラトーに達してから作られる事が多かった影響もあるのか、主に能力障害に対するものが多い印象です
ぼくの臨床である維持期(生活期)では、まさにこの様な目的で更生装具を作る事があります
これに痛みの軽減などをつけたらしっかり当てはまるのではないでしょうか?
| ちなみに更生装具というのは、医療保険を使って作る治療用装具ではなく、障害者手帳を作って作る装具となります |
維持期ではこのような目的で作るのはいいかもしれませんが、現在の急性期や回復期ではこれでは合わなくなってきています

維持期では先ほどの目的でいいとして、機能改善が多く見込める急性期や回復期ではどうなのでしょうか?
皆さんも実感はあると思いますが、脳卒中患者さんの機能回復は発症してから間もないほうがいいという時間依存的な部分があると思います
そういった意味で急性期や回復期で装具を作成する目的としては、10年ぐらい前から変わってきています
それはどんなものかといいますと

ここ10年、能力障害にだけではなく機能障害に対しても下肢装具が使用される様になっています
その際、一番多いのが廃用の予防という事で「早期から立位・歩行訓練」 をするための道具として使われているのですね
今ではHALなどのロボットスーツのレンタルが開始されたり、上から吊るす様なアンウェイティングシステムが使われていますが、それらの機器のない病院では装具が大きな武器となっています
重度弛緩性麻痺の方や半側空間無視でpusher症状のため立位や歩行練習が困難である患者さんに対しても、装具を使用する事で立位や歩行訓練が行えるんですね
2番目としては、運動麻痺の回復を運動の学習と捉え、装具を装着する事で運動自由度を制限し患者さん自身の運動学習をスムースにしようという事で、装具が使用される様になってきました
こういった目的で機能障害に対して装具が使われる様になってきたんです
みんなが大好きなガイドラインではどう言われているのかといいますと、

発症後早期から積極的なリハビリテーションを行うことが強くすすめられる、と言われていますし
課題特異性だと思いますが、歩行能力を改善させたかったら寝かしたり座らせたりするのではなく歩行練習をしましょう、と2009年、2015年のガイドラインで言われています
2015年のガイドラインには、以前に記載されていたファシリテーションテクニックに関する記載自体なくなってしまったのに対して
「下肢機能・ADLに関しては課題を繰り返す課題反復訓練が勧められる」 と更に強く記載されています
つまりタスクオリエンテッド(課題特異的)なトレーニングが勧められてる訳なんですね
そのためその様な訓練をするためにも、ロボやアンウェイティングシステムがない所では装具が大きな武器となる訳です
※ちなみにぼくはファシリテーションテクニックを否定する立場ではありません 学生の頃、ぼくの臨床実習のバイザーだった先生は〇〇法インストラクターでしたが、患者さんに施術された前後で明らかな違い(しかも良い違い)を目の前で何度も見せてもらった事があるからです ただエビデンスレベルだけの話でいうと、 例えば化学療法や手術療法の適応のあるガンの患者さんに、医療従事者がまず酵素風呂などエビデンスの低い治療をすすめるのは問題があるんじゃないかと思うんですね
|
以上の様にガイドラインでも勧められているのに、なぜ急性期や回復期病棟で装具利用が進んでない所があるのでしょう?

また装具を作るにしても、長下肢装具より短下肢装具、金属支柱付き装具よりプラスチック製装具、シューホーンより軸付きプラスチック製装具、プラスチック製短下肢装具より軟性装具、何なら無しの方がよい、という風潮さえあります

装具はより小さいもの、柔らかいものが好まれる傾向にあります
それは何故なのでしょうか?
そこを深く考えてみると1つの疑いに至ります
それは

装具を作成する許可を出すのは主治医なので理学療法士が作る訳ではないのですが、作成に関しては「やっといて」と丸投げされる事も多々あります
なので、担当理学療法士の好き嫌いがかなり影響をしている場合が多いのではないか、と思われます
その嫌いである理由には、幾つかの誤解があるのではないかと思われたため、今回それらについてぼくなりの考察をしてみました
ぼくが考える誤解はこの3つ

1つは、装具を装着すると歩きにくくなってしまうのではないか、という誤解
もう1つは装具をつける事で、麻痺の回復を阻害していまうのではないか、という誤解
最後の1つは、装具の中で1番高いのはLLBで20万以上するので、かなり患者さんの負担となるのでその費用対効果があるのか、患者さんの負担が大きすぎるのではないか、とする誤解
それぞれについて説明していきます
まずは装具をつけると歩きにくくなるのではないか、という誤解からみていこうと思います
そもそもぼくら理学療法士が普段行っている訓練というのは、ADLなど能力障害に対して行っているものもあるのですが、

機能障害に対しては、こちらに書いたように基本的に運動自由度を増やす事を目的に行っています
簡単にいうと随意的に安全に協調的に動かせる範囲を増やすための運動療法や物理療法などを中心にしています
そのため動かす範囲を制限する装具は、そもそも理学療法に馴染みにくいという土壌は確かにあると思われます
皆さんも学校での実習で片麻痺の患者さんを身体を体験してみましょう、という事で装具を着けてみたことはないでしょうか?

ぼくも学生の頃に実習であってシュホーンをつけてみたのですが、歩きにくくて仕方なかった事を今でもよく覚えています
今でもこの7万ぐらいするセットが売られているので、そういう認識を植え付けられる学生も多いんじゃないか、と危惧します
このような経験から、間違った認識をセラピストが持ってしまうのではないでしょうか?
では、なぜ装具を装着すると歩きにくくなるのでしょう?

それはヒトの身体は構造上、正常歩行に最適化されているため、装具を着けてしまうと構造的に動けなくなってしまうため、どうしても正常歩行から逸脱してしまいます
それでぼくら健常者は歩きにくいと感じてしまう訳です

さっきからぼくは正常歩行、正常歩行と言っていますが、そもそも片麻痺のヒトの身体は正常な身体なのでしょうか?
片麻痺のヒトが歩くいう事は、片麻痺をもった身体で歩くという発症前とは明らかに異なる歩行の学習なのではないでしょうか?
そういう事が10年ぐらい前から考え始められるようになってきて、昔ながらの装具であるLLBやSLBが見直され使われる様になってきたんですね
今度は、装具を装着すると麻痺の回復を阻害するのではないか、という誤解について考えたいと思います

結論からいいますと、適切な装具を使えば阻害しないのではないかと思います
その根拠として1つの論文を紹介します
この論文は近赤外線分析法という新しい検査法で脳の血流をみた検査の結果から得られた知見になります
それは「適切な下肢装具を使用する事で、病巣側半球の広範囲な活動を抑制する」 という素晴らしいものです
以前から、ファンクショナルMRIなどで麻痺が回復するに従って、病巣側半球の活動が限局する事は知られていました
この研究では装具を装着する事でそれが再現できたとする素晴らしい研究結果です
その広範囲な活動が共同運動や連合反応を引き起こしているとしたら、装具がそれらを抑制している訳なんですね
素晴らしいじゃないですか
MRIは大きな穴の中で検査をするため、特に歩いたりしながら計測するのはとっても無理があったんですね
この新しい検査法(近赤外線分析法)は頭にイボのなものが着いた被り物を頭に被るだけなので歩きながら計測すること可能となったんです
ブラボー
そしてもう一つこれは、ぼくが学生の頃の昔から言われていた事で、今でも言われている方をたまに目にしますが

それは装具を使って麻痺側下肢を動かしたり荷重を加える事が、痙性というか筋緊張を過剰に増悪させて協調的な運動を困難にさせてしまうのではないか、という事です
麻痺しているキンキンチョーの高い足に装具を着けて歩かせたりすると内反尖足が進むんじゃないかいうヒトがいるんですね
これについては、すでに2009年の脳卒中ガイドラインの付記に、「運動療法において、痙縮筋の使用や反復する荷重が筋緊張を増悪させることはなく、むしろ随意運動の回復とともに痙縮の改善が期待できる」 との記載があるので、一定のコンセンサスは得られているのではないかと思います
あとまだ良くわかっていない事は非麻痺側下肢の使用に関してなのですが、非麻痺側下肢の使用量増加が、麻痺側下肢の筋緊張を増悪させるいう方もいますし、逆に筋緊張を改善させるという事をいう方もいます
この辺は最近どう言われているのしょう?
詳しい方がいたら教えて下さい
では、誤解について最後の1つ、装具は高価ではないか、についていってみましょう

実はぼくは個人的にLLBを1本持っています(^^ゞ
それば、うちのバアちゃんが脳卒中になってかなり重度の麻痺となってしまったため、市内の義肢屋さんにつくってもらったものです

このLLBは価格は23.4万でしたが、医療保険が使えるため1割負担で購入できます
しかもぼくの場合費用はかかりませんでした
それは何故かといいますが、高額療養費補助制度のお蔭なんです
保険証を持っている方は、1ヶ月に払う医療費の上限が決まっています
※ 装具の申請から支給までの一連の流れはコチラを参照 |
特に急性期で装具を作ってしまうと、装具を作るまでに手術なり投薬なりで沢山の医療資源が投入されているため、殆ど上限一杯になっちゃっているんですね
その状態で装具で1番高いLLBをつくっても上限超えちゃっているから戻ってくるという寸法です
そうなると実質的な患者さん負担はない訳なんですね
だからといってバンバンつくっちゃったら、医療費がえらいことになるんじゃないかと危惧される方も多いと思います
昨年、医療費が40兆を超えちゃって(国民1人あたり30万!)何とか減らさなあかん、これから高齢者がガンガン増えるしエライコッチャとニュースになっていましたね
でもね
装具を作成することで、もし患者さんのADLの改善だったり入院期間の短縮が図れたなら、医療費の節約になる、という考え方もあると思います
そういう考えで「とっとと装具作っちゃえよ!」というリハビリテーション医の先生も確かにいらっしゃいます

それに関係した研究がいくつかあるのですが、初台の方も長下肢装具の事で研究発表されていたと思いますが、今回は別の論文を紹介したいと思います
それは装具を早めに作った方が入院期間の短縮やADLの改善が図れたとする内容でした
詳しく説明しますと

この研究では、発症してから2ヶ月以内に装具を作成したグループと、発症してから2ヶ月以上経って装具を作成したグループを比較した所、装具は早めに作成したグループは平均約50日間入院期間の短縮が図れたと報告されていました
仮にその50日が全て回復期病棟に入院していたとするなら、1日あたりの回復期病棟での医療費の平均はH25年ベースで3.5万円と言われているので、約175万円の節約になったという事です
装具で1番高価なLLBが20万ちょっとですが、十分元が取れるんじゃないかと思われます
ただこの研究で気をつけないといけないのは、この短縮の原因が一概に装具のおかげとはいえないという事ですね
作成が遅れたのはそれなりの理由がある訳なんですね
全身状態が安定しなかったりなど…
本当に装具が必要だけど研究のために、敢えて装具を使わないグループと、使ったグループとを比較できれば装具のおかげと言えるかもしれませんが、日本では倫理的に難しいのでできないんじゃないでしょうか?
しかし装具のおかげで入院期間の短縮する可能性を示唆するような研究ではあると思ったので紹介しました
下肢装具に対する誤解という事で①~③まで説明してきました

どうでしょう?

という事です
思い込みが結構あったんじゃないでしょうか?
リハビリテーション医を養成する大学院の教授(和歌山県立医大大学院 田島文博教授)が治療用装具に対する考えを書いたスライドをネット上で公開されていたので紹介します
ぼくらセラピストに指示を与える先生(リハビリテーション医)の先生の考え方なので参考になると思います
power pointのスライド(無料閲覧可)
では最後に前にぼくがいた病院での装具療法の考え方について紹介して終わろうと思います

それは才藤栄一先生の考え方になります
ぼくが以前にいた事のある医大病院では、全国でも珍しくリハビリテーション専門医を養成する講座があり、そのトップの教授がこの才藤先生の考え方にもとづいて早期からの装具療法を勧められていたためです
ぼくらセラピストに指示をくれるリハビリテーション医の考え方を、ぼくらが知るのは有効ではないかと思ったので紹介します
ご存知の方も多いと思いますが…

それは装具を装着する事で、運動自由度を制限し運動を単純化させることです
そうする事で、患者さん自身で運動をコントロールして、患者さん自身の運動学習をスムースにさせようという考え方になります
ぼくらセラピストは、患者さんの運動学習を進めるために歩行介助という名のハンドリングを行う事が多くあります
確かに効果はあるとぼくは実感しています
本当ですよ
だだ才藤先生はそのハンドリングの介助量が転倒回避以上になってしまうと、それは患者さんの運動学習ではなくて、
患者さんと介助者との運動学習になってしまう、
とおっしゃられています
運動学習がツーマンセル(二人組)で進んでしまうんですね
患者さんはセラピストを家にお持ち帰りできるようなアラブの富豪ではないので、患者さん自身の運動学習を進めないといけないのでマズイですね
またこういう事も考えられます
担当のハンドリングの上手なセラピストなら、患者さんを上手く歩かせることができるかもしれませんが、回復期病棟などで担当のセラピストが休みで代わり入るのセラピストや、あるいは病棟スタッフや家族が歩行介助する時はどうでしょう?
当然担当のセラピストより上手く歩かせられないでしょう
運動学習してないわけですから・・・それでいいんでしょうか?
患者さんはどう思うでしょう?
担当が休みの時には歩行練習を休んだ方がいいのでしょうか?
もちろん上手に歩かせるという歩行の質は必要ですが、圧倒的に量が足らない様にも思えます
それで運動学習は進みますか?
皆さんも紙巻きタバコの例は知ってはると思いますが、上手に巻ける様になるには300万回も必要でしたね
そうです量が結構大事なんです
セラピスト間のハンドリングの技術差が軽減できるのも、装具療法の利点だと思います
また装具によって難易度が調整できれば、担当ではないセラピストでも、もちろん病棟Nsでも、そして家族でも、下手したら患者さん一人でも歩行練習が行える可能性が高いですね
かなりの練習量が確保できるのではないでしょうか?

さっきから何度も言っている運動自由度についていなのですが、才藤先生はその論文の中で「関節運動の方向性の数」と言っています
どういう事なのか簡単に説明しますと、下肢は股関節の屈曲-伸展、内外転、内外旋の3軸、膝関節は屈伸の1軸、足関節は底背屈、内外反、内外転の3軸合わせて7軸の運動自由度があります、これらの多くの各運動軸があるおかげで、バリエーションのある下肢の運動が行える訳です
しかし脳卒中の患者さんはこの多くの運動軸がアダになって、コントロールできなくなってしまうんですね
才藤先生の考え方は、それを装具によって運動自由度を制限する(=軸を減らす)事で、患者さん自身でコントロールしやすくさせてあげようという事なんです
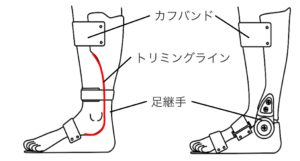
ところで、スライドの図のシュホーンが7軸なのは何故だと思いますか?
隣のSLBと同じじゃないの?と思われる方もいると思います
SLBとシューホーンとの違いなのですが、よく似ていそうなのですが、運動時自由度の観点からすると全く違うものです
図のSLBの足関節の運動自由度はガッチリ底背屈のみとなりますが、シュホーンは撓(たわ)みがあるので自由度は制限されません
内外転、内反し外反しにも動いちゃいます
つまりシューホーンの方がSLBよりも患者さんにとっては、自由度が高いため難しい課題となるわけです
一見SLBよりもシュホーンの方が重量が軽いからシュホーンの方が楽そうと思うでしょ
違うんですね
study channel 様より引用
それじゃトリミングラインを浅くすればいいんじゃないかと思われる方もいるかもしれません
確かにトリミングラインを浅くすれば確かに自由度は制限されやすくなるのですが、歩行訓練時にはシュホーンを装着した上に靴を履くため、靴の中でシュホーンがグラグラ動いちゃいます
それでシュホーンは7軸という事で、SLBよりも難易度の高いものになる訳なんです
装具を使うメリットですが

運動学習のポイントでもある転移性の高い易しい課題を次々と患者さんに提供できるため、患者さんはモチベーションが高い状態で訓練に取り組むことができる、という事でなんです
それを図で表したのが次の学習曲線になります
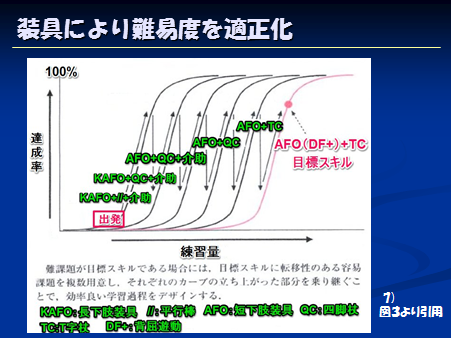
例えば最終的な目標が背屈フリーの足関節装具を履いた状態での1本杖歩行【AFO(DF+)+TC】とするなら、最初は弛緩性麻痺膝折れがあるためなのか分からないですが、まずは平行棒内でKAFO(長下肢装具)を使って介助下で練習する、と
最初は下手くそですが、ぐんぐん上達して上手な状態で頭打ちとなります
ならば、つぎは四脚杖(QC)を使って平行棒外で介助下で歩いてみる事を試みます
そうこうしているうちに長下肢装具の膝のリング(ダイヤル)ロックを外しても膝折れがしなくなってきたので、カフの上の部分を外して短下肢装具(AFO)にして四脚杖で歩いてみようと試みます
それで最終的には背屈フリーの短下肢装具で1本杖でいきましょう、という形になるという事です
この様にスムースにいく場合もあるしそうでない場合も多くありますが、この流れはとっても理解しやすいのではないでしょうか?
装具によって難易度を微妙に調整してあげられるという事が1番大きなメリットです
運動療法の原則である、易しいものから難しいものへ、にもバッチリ合っていますね
詳しくは才藤先生の書かれた論文をみて頂ければわかりやすいと思います
先生は幾つか論文を書かれていますがコチラの論文が分かりやすくておススメです

脳卒中の歩行障害に対する課題指向的アプローチ.理学療法27巻12号2010.12
最近の文献ではコチラ

才藤先生も執筆されている本でPDFだとコチラで無料公開されています
とっても参考になると思いますので読まれる事をおススメします
特に回復期病棟に関わるセラピスト〈PT,OT,ST)は是非
発表した病院でフィードバックして頂けました
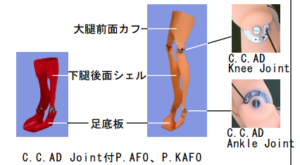
今回発表させてもらった病院ではP.KAFOという装具がよく使われている様で、実物を見せてもらいながら紹介して頂きました
P.KAFOというプラッチック製の長下肢装具 !!
今まで見たことがなかったのでかなり新鮮
第一印象はLLBに比べてかなり軽く、柔らかいといったものでした
C.C.AD継ぎ手付下肢装具-片麻痺の病棟の捉え方と本装具の適応-より引用
この装具はプラスチック製なので可撓性(かとうせい:たわみ)のため運動自由度をしっかり制御できなのではないか、とぼくは思ったので質問させていただきました
確かに撓みもあるが、膝伸展最終域でみられる様なスクリューホームムーブメントなど生理的な運動も制限されにくいというメリットもある事を説明して頂けました
また膝・足継手もダイヤルロックの様なものではなく無段階に調整できるというものでした
LLBの様に麻痺の回復に従ってカットダウンする事は特に想定されてない様に感じました
また別に短下肢用に作られる様です
この装具は生理的なことに重点を置いている長下肢装具じゃないかと、ぼくは解釈
間違えていたらごめんなさい
ぼくの考える装具療法ではガッチリ制限してしまうタイプなので、今回フィードバックしてくれた方とはコンセプトの違い、あるいは対象となる患者さんの麻痺の重症度の違いなどから来ているのかもしれません
今回発表させて頂いた病院は急性期病院だったのですが、脳卒中患者さんの重症度は二極化しているという話も伺いました
特に軽症な方に対しては、この装具のメリットは大きのでしょう
そういった経緯などもあるのかもしれません
P.KAFOについて書かれた論文はネット上で見つける事ができました
こちら
結構以前からある装具の様です
スポンサーリンク
参考・引用文献

最後までみていただきありがとうございました

今回発表させていただいた病院の方、詳細にP.KAFOについて説明してくれた方、本当にありがとうございました
関連リンク
・ 背屈補助装具作ってみました?
・ 片麻痺患者用の腕ホルダー自作(弛緩性麻痺・肩関節亜脱臼予防軽減)
・ アイスマッサージの唾液分泌抑制効果
こんな記事も書いています!
呼吸リハビリ
呼吸理学療法手技
・ポストリフトって知ってますか?
・「呼吸介助」 と 「スクイージング」の違いについてサクッとまとめてみた
・呼吸介助についてまとめてみたよ!
・息苦しいから呼吸介助?(息切れがあっても呼吸介助の意味がない場合)
・自分で痰を出しやすくする方法(ハッフィング)についてまとめてみた
吸引回数を減らすために
①ゴロゴロ(貯痰留音)するからといって反射的に吸引していないですか?
②動く(動かす)と吸引回数が減る理由はわかりますか?
聴診
①前から見た時の、上・中・下葉の見つけ方
②横と後ろから見た時の、上・中・下葉の見つけ方
③肺区域(S1~S10)の場所の見つけ方
④なぜ肺から音が聞こえるかわかりますか?
⑤正常な音と、そうではない音との聞き分け方
呼吸関係その他
・呼吸療法認定士試験の勉強方法
・「スクイージング」の宮川先生達の講義があったので行ってきた!
・酸塩基平衡の見方
・側副気道・排痰機序・等圧点理論
・換気血流比不均等、低換気の原因、シクソトピーコンディショニング
・COPDは糖尿病と同じ?
・貯筋しましょう!(侵襲時の代謝の特徴)
・「運動」は最良の薬!
・ABCDEバンドル と維持期
・COPDの患者さんにも積極的な栄養療法が適さない時期がある!(不可逆的悪液質)
・リスク管理、スターリングの法則、拡散障害
・気道粘膜除去装置(パルサー)説明会
・「オーラルフレイル」の岩佐先生の講義があったので行ってみた!
・呼吸の勉強会(RTXのケーススタデイ)に行ってきた!
・第11回愛媛県呼吸不全研究会に行ってきた!(Mostgraph)
パーキンソン病のリハビリ(LSVT®BIG)ついて
転倒予防
・転倒予防がなぜ重要なのか?(訪問看護師さん向けの転倒予防の講義①)
・転倒の原因を考える(訪問看護師さん向けの転倒予防の講義②)
・転倒予防にオススメの運動 (訪問看護師さん向けの転倒予防の講義③)
・介護予防推進リーダー研修
・第43回リハビリテーション特別研修会(介護予防推進リーダー士会認定事業)


