転倒予防がなぜ重要なのか?(訪問看護師さん向けの転倒予防の講義①)

はじめに
今回、愛媛県東予地区の訪問看護師さんを対象に「転倒予防」について講義の依頼がありましたので、パワーポイントのスライドを作ってみました
昨日(2016年6月11日)、新居浜医師会で行った講義の内容になります
昨日はお忙しい中来て頂き、ありがとうございました
予想以上に来ていただき、用意していた配布資料が足りずお渡しできなかった方々、申し訳ありませんでした<(_ _)>
今回の内容は、来て頂けた方には復習を兼ねて読んで頂けたらと思います
時間の都合で伝えられなかった事も多かったので、理解が深まるよう新たに図などを付け加え加筆してます
配布資料を渡せなかなった方には、これをプリントアウトしていただければその代わりになると思います
また今回初めてご覧になる方には、普段の訪問看護業務に役立たてて頂ければ嬉しいです
ただこのスライドの内容はぼくの主観がかなり入ったものになりますので、引用・参照元は最後のスライド「引用・参考文献 」に書いてありますので、孫引きしてご確認下さい
またここをこうしたらもっと分かりやすいんじゃないか?、ここがおかしいんじゃないか?等のアドバイスは大歓迎なので、連絡頂けると非常に喜びます
では紙芝居のようにペラペラと見て頂けたらと思います
では、よろしくお願いします
スポンサーリンク
はじまりはじまり

タイトルは「転倒予防」なのですが、「段差は転倒の予防ではない?」 となかなか挑戦的な副題にしてみました
「段差」といえば「転倒」、だから「バリアフリー」って言われていたんじゃないのか? と疑問に思われる方もいると思います
その答えも後々のスライドで答えていきたいと思います
今日の話の内容です

そもそも「転倒予防」というのは、「地域包括支援センター」の仕事で、ぼく達の様な訪問看護にはあまり関係がないのではないか? と思われる方も多いと思います
しかしぼく達、訪問看護も「転倒予防」とはかなり関係が深いという事をまず説明させてもらおうと思います
それが 「なぜ重要なのか?」についての内容です
その後、具体的に「転倒予防」のために「具体的にどの様な事をすればよいのか?」について話を進めていきたいと思います
大まかな話の流れなこんな感じです

転倒予防がなぜ重要なのかについては、大きく2つあると思います
1つは、ぼく達が訪問看護で介入している時に、ケース(患者さん)を転倒させてしまうリスクがある、という事
もう1つは、本人あるいは主介護者である家族が転倒してしまうと、本人の在宅生活の継続が困難になってしまう事がある、という事です
訪問看護中に患者さんを転倒させてしまうリスク
まずは1番目の訪問看護中に患者さんを転倒させてしまうリスクについて深く考えてみましょう

訪問中にヒヤッとした事はないですか?という事でいわゆるヒヤリハットです
ぼくは訪問看護でリハビリを7年近くしてきて、幸い患者さんを転倒させてしまった事は一度もないのですが、ヒヤッとした事は多々ありました(・_・;)
ぼくら訪問看護の対象なる方は地域の健常な高齢者と比べて、身体機能的にもADL的にも低下している方が対象であるため転倒する可能性は高いんですね
だからこそぼくらの様な専門職が必要とされているのですけど
ぼくの場合はリハビリなので、特に歩行練習中にヒヤッとすること多かったのですが、看護師さんの場合では自宅での入浴介助中だったり、何か移乗してもらう時などでしょうか?
もし転倒して患者さんを骨折させてしまったら…どうなるのかちょっと考えてみましょう
考えるのも嫌ですけど……
介入中に患者さんに外傷を負わせてしまった場合、直接の責任は介入していたスタッフにあるわけですが、治療費等の保障はステーションが負う事になると思います
普通は、ステーションあるいはステーションの所属する法人単位で、そういった事故に対する保険に入っていると思います
最近はスタッフ個人の責任を問われる事例が増えてきているので、ぼくは心配性なので個人的に更に保険に入っています
|
仮にその様な保険で金銭面が解決できたとしても、患者さんや家族との信頼関係はどうなるでしょうか?
自分の所属するステーションあるいは法人と、その家族との信頼関係は?
マイナスはあってもプラスはないでのはないのでしょうか?
つまり私たちが訪問看護という仕事を安心してするためにも「転倒予防」の知識というのは本当に必要な訳なんですね
それが「転倒予防がなぜ重要なのか?」の大きな理由の1つとなります

先ほど転倒予防が重要という事で①の訪問中にケースを転倒させてしまうリスクについて話しました
今度は②の本人が転倒してしまうことで、在宅生活が続けらなくなる事について詳しく話をしていきます
当然、本人の在宅生活が中止となるという事は、ぼくらの仕事である訪問看護も中止になる事を意味します
つまりステーションの経営にとってもマイナスになる事も意味します
本人の転倒が在宅生活が困難となる原因
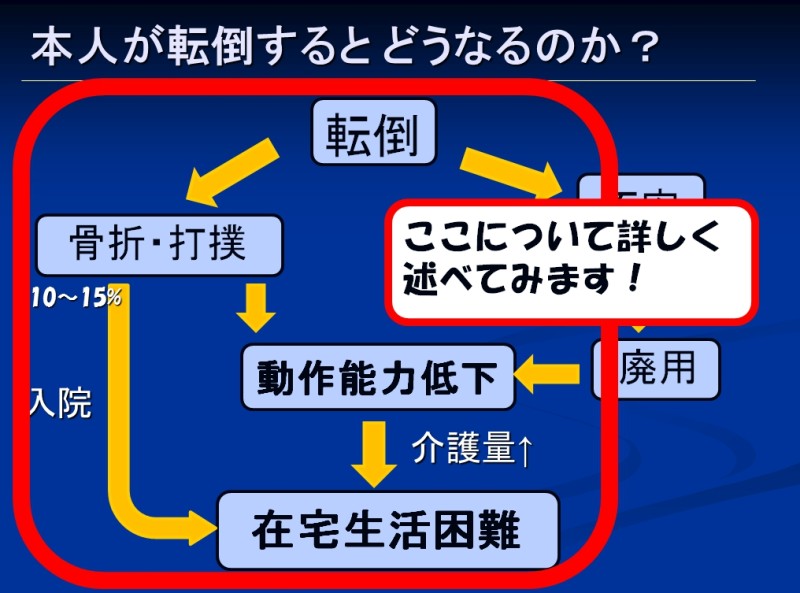
こちらのスライドは本人が転倒するとどうなっていくのかと示した簡単なフローチャートです
地域に住む高齢者のうち年間だいたい10~25%の方が転倒してしまうと言われています
(新野直明.老人ホームにおける高齢者の転倒調査,日老医誌1996;33:12-6)
通常は転倒しても、日にち薬で良くなるような軽微な外傷で済む事が多いのですが、転倒した人のうち10~15%が不幸にも骨折を伴なうような重大な外傷となってしまうそうです
(Masud T:Epidemioogy of falls.Age Ageing 2001:30(suppl 4):3-7)
骨折した場合でも、肋骨骨折などの場合は下の写真の様なバストバンドなどを装着して家で様子をみる場合もあるのですが、足の付け根の骨(大腿骨頸部)や手首の骨(頭骨遠位端)が折れてしまって手術が必要な場合は、即入院のため家での生活は困難です
また転倒で例え骨折しなくても、筋肉や関節を痛めてしまうと動作能力が落ちてしまいます
家族に介護力があり、その落ちた動作能力を補えるものだったら在宅生活は十分維持できますが、介護量が多くて補えない場合は在宅生活が困難となります
そういう時には、ぼくらは何とか在宅生活が維持出来るように、環境調整をしたり人的なサービスの導入などを進めて在宅生活の継続を図りますが、介護量の増加を補えきれない場合は家での生活が難しくなるのですね
スライドの右側の「転倒」→「不安」→「廃用」→「動作能力の低下」は、転倒による心理面の影響なのですが、これはまた後から詳しく述べて来ます
まずはスライドの左側の「転倒」→「骨折・打撲」の方を詳しく述べてみます

どのくらい転倒が在宅生活に影響するのかについて詳しくみていきます
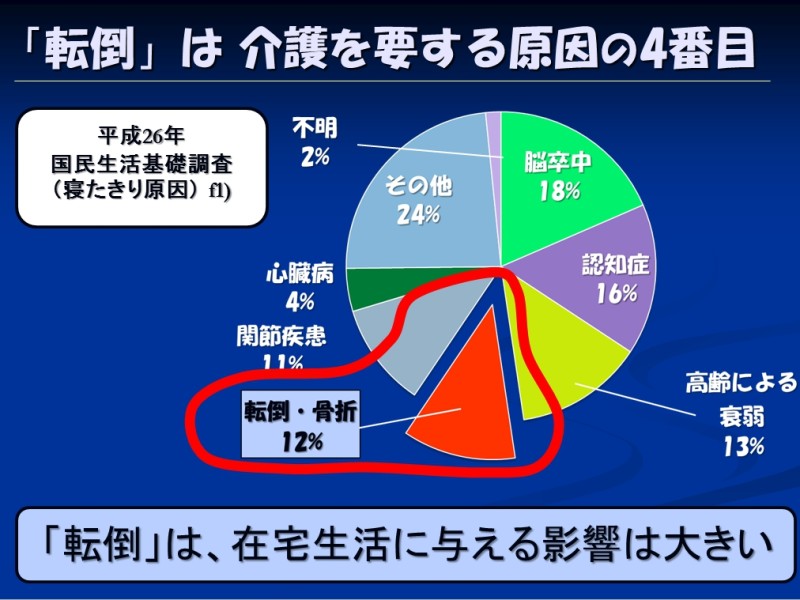
こちらの円グラフは最新(平成26年)の国民生活基礎調査の中で介護の原因をNo.1から順番に書きだしたものです
いわゆる寝たきりの原因というものですね
見たことある人は多いのではないのでしょうか?
「転倒・骨折」は「脳卒中」「認知症」「高齢による衰弱」に次いで第4位となっています
4位だから全然大したことないやんと思われるかもしれません
統計上「転倒・骨折」は4位となっていますが、上位の「脳卒中」 「認知症」 「高齢による衰弱」 や 5位の「関節疾患」 との関わりはとっても深いんです
例えば「脳卒中」になって歩くのがおぼつかなくなって、段差につまずい、転倒して骨折して寝たきりになってしまった方がいるとしましょう、その寝たきりになった原因を人によっては「脳卒中」ととる方もいますし、「転倒」ととる方もいますね
「認知症」についても同様です
アルツハイマー型認知症で段差がある事を忘れてしまって、そこにつまずいて転倒して骨折して寝たきりになってしまった方がいるとしましょう
その寝たきりの原因を「認知症」ととるのか「転倒」ととるのか、結構主観による所が大きいんですね
なので統計上は4位となっていますが、「転倒」は在宅生活に与える影響は大きいのは確かではないかと思われます
ではその転倒の頻度についてはどうなのか、みてみましょう

骨折の中でも寝たきりの原因となる事の多い足の根元の骨折(大腿骨頚部近位部骨折)では、日本では約2.5分に1人の割合で発生しているそうです
そのほとんどが転倒が原因なんですね
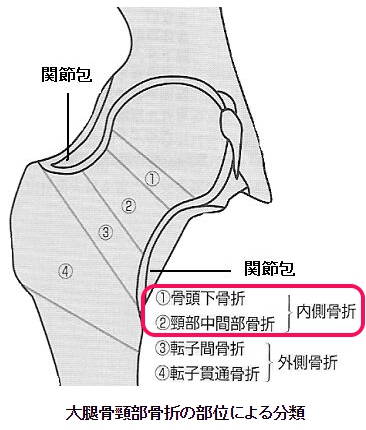
| この下の図では、「大腿骨頚部近位部骨折」は「大腿骨頚部骨折」の中でも「内側骨折」の事です
大腿骨頚部骨折より引用・改変 この図の内側骨折をされた方の多くは、骨折した部位を金属などでくっつける手術(骨接合術)よりも、折れた部分を切り取って人工のものに置き換える大掛かりな手術(人工骨頭置換術)をされる場合が殆どです |
ここまで本人が転倒するとどうなるのかについて、おもに転倒で外傷が生じてしまった場合について話をしてみましたが、今度は転倒による心理面の変化について話をしてみます
下のスライドの右側ですね
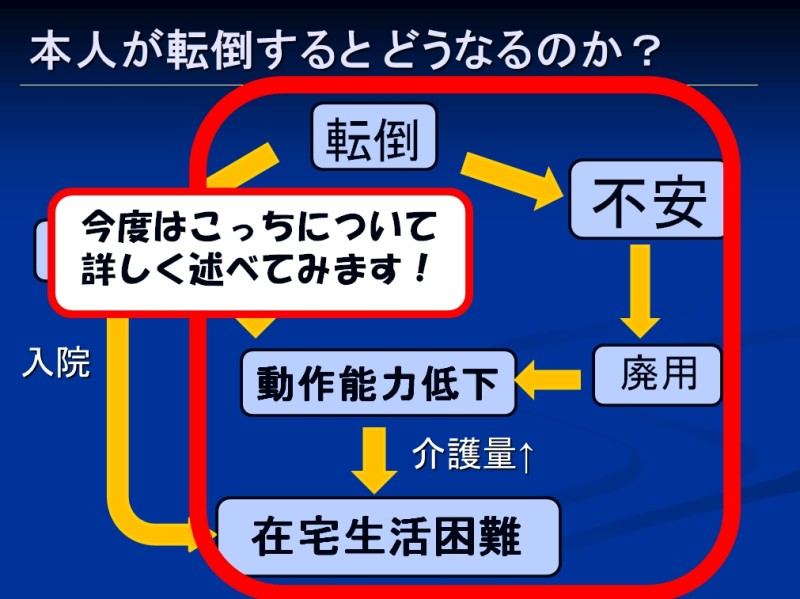
「転倒」が「不安」を引き起こし、それによってが「活動量が低下」して、「フレイル」や「廃用」を引き起こし、動作能力が落ちてしまって在宅生活が難しくなるという流れですね

転倒が心に与える影響について深くみていきます
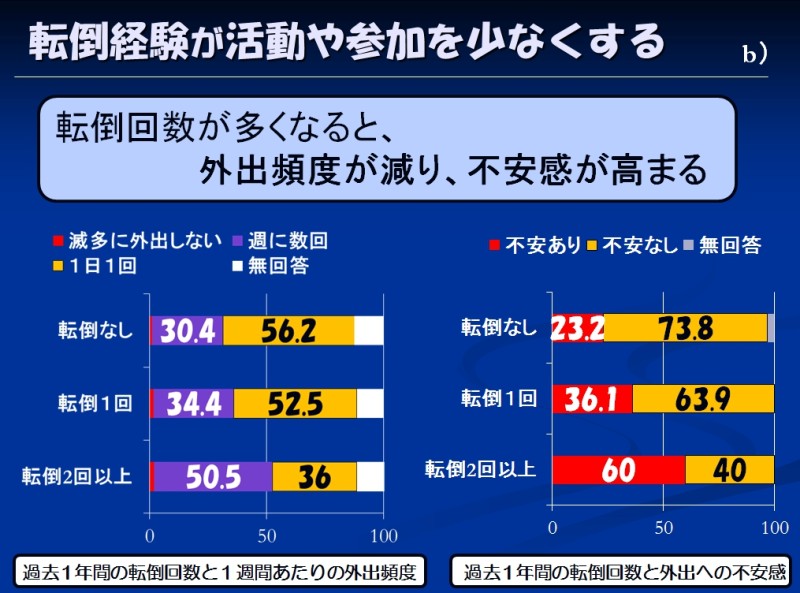
こちらのスライドの棒グラフはぼくの所属する理学療法士協会がアンケート調査をした結果を示したものです
左側のグラフは「過去1年間の転倒回数と1週間あたりの外出頻度」を示しています
当たり前といえば当たり前なのですが、転倒回数が増えるに従い外出頻度は少なくなっています
右側のグラフは「過去1年間の転倒回数と外出への不安感」を示しています
こっちも当たり前といえば当たり前なんですが、転倒回数が増えるに従い外出への不安感が高くなっています
この2つを合わせると、転倒回数が多くなると外出頻度が減り不安感が高まる、と言えそうです

転倒により不安感が高まると言っていますが、不安ってそんなに重要なのか詳しく説明していきます
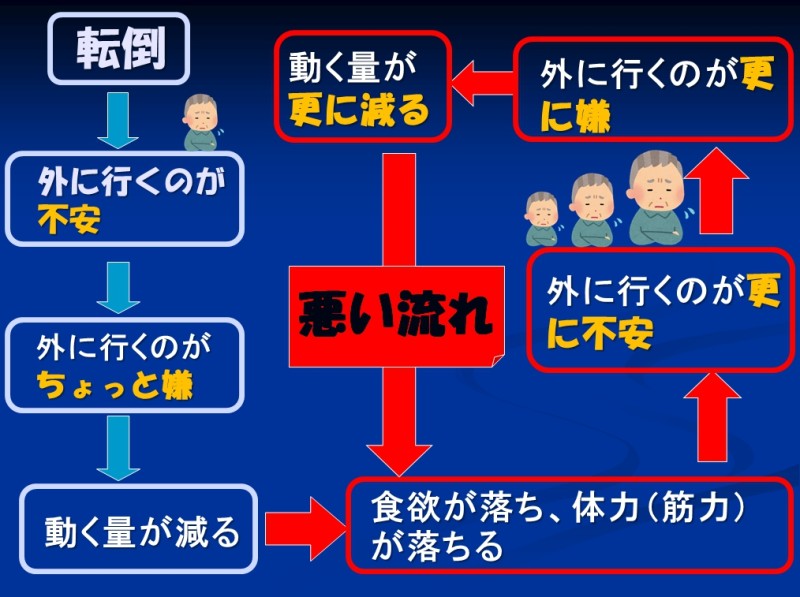
上のスライドは「転倒」して「不安」になるとどうなっていくのか、を簡単に示したフローチャートになります
「転倒」すると認知面がしっかりしている人ほど、外に出るのが少し不安になってきます
また家族も「転倒」を心配して、過保護気味の声掛けや態度をとってをしてしまい、その不安を助長してしまっている可能性もあります
そうするとどうなるのかといいますと、「外に出るのがちょっと嫌」になってきます
そうすると、どうしても「動く量が減る」つまり活動量が低下してしまう訳なんですね
そういった状態が続くと食事摂取量も減り(栄養状態が不良となり)、体力(筋力)が落ちてしまいます
そうなると前よりも余計にフラフラするようになるので、「外に行くのが更に不安」になってしまいます
そこから「外に行くのが更に嫌」になって、「動く量が更に減る」事になってしまいます
こうして悪い流れ(悪循環)に乗ってしまい、動作能力が徐々に低下してしまう訳なんです
この悪循環を何とかして断ち切ろうと、ぼくらリハビリ関係者は頭をいつも悩まされています(・_・;)
はじまりは「不安」なんですね。
まとめますと

転倒による外傷の程度のみが重要という訳ではないんですね
「転(こ)けたけど、骨が折れなくて良かったね」では済まないんです
転倒したという経験が廃用の悪循環を引き起こしてしまうため、避けること、つまり転倒予防が大事という事です
これがなぜ転倒予防が大事なのか大きな理由になります
家族(主介護者)の転倒が在宅生活が困難となる原因

ここまで転倒予防がなぜ重要かについて、②の本人が転倒する場合について話をしてきました
次は「主介護者」である家族が転倒する場合について話をしていきます

ぼくら訪問看護の対象は患者さんなのに、なぜ主介護者である家族の転倒が関係あるの?と思われるかもしれません
その答えが次のスライドになります
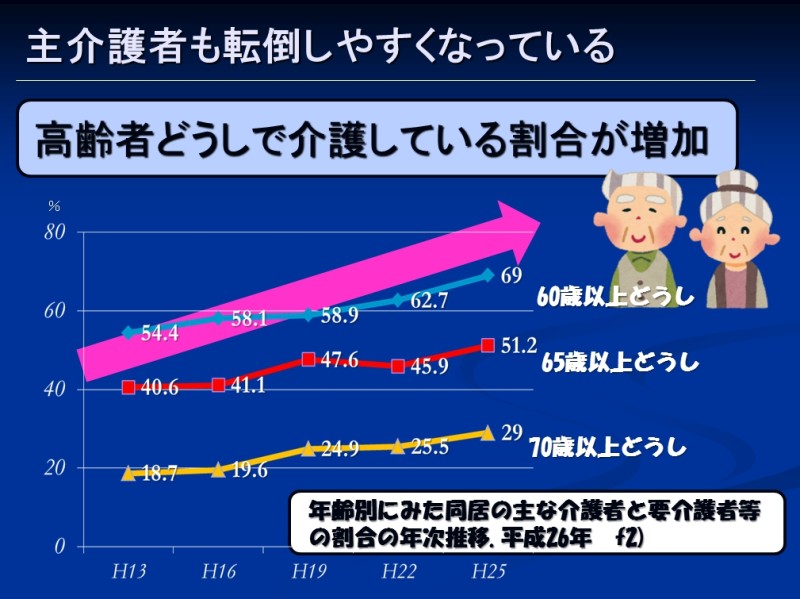
こちらの折れ線グラフも国民生活基礎調査から引っ張ってきたデータになるのですが、タイトルは「年齢別にみた同居の主な介護者と要介護者等の割合の年次推移」です
タイトルを聞いても何の事だかよくわかりませんね
要するに高齢者どうしで介護しあっている世帯が年々増えている、という事を示しているグラフになります
60歳どうし、65歳どうし、70歳どうし、といった風に右肩上がりですね
厚労省の予測では65歳以上の高齢者数のピークは2042年といっているのでそれまではジリジリと上がり続けるのではないでしょうか?
転倒リスクの原因の1つが加齢であるため、これからは主介護者の転倒予防も大事になってくるという事なんです

皆さんも経験された事はあると思うのですが、介護者が転倒して骨折治療のため入院となってしまい、本人は元気なのに仕方なく施設に入所しないといけなくなった、というようなケースを経験した事はないでしょうか?
もうぼくの担当しているケースで新年度になってから既に1例見られています(・_・;)
本人は家での生活を希望されていたのに、介護者の治療が一段落つくまで、泣く泣く一時的に施設入所して頂く事になってしまいました
そんなこともあるので、今回主介護者の転倒予防についても話をしようという大きなきっかけになりました
ぼくは今まで本人の転倒を予防するための環境調整などが、そのまま主介護者の転倒予防にも繋がるのではないか、繋がるといいな……と淡い期待をもって取り組んでいたのですが、それだけでは不十分であるという事を痛感しています

でも主介護者である家族は介護をするくらいなので、一見元気そうに見えるため、本当に転倒予防の関わりが必要なのかわかりずらいと思います
その見極め方というか、転倒の簡単なスクリーニング(テスト)があるので今回紹介したいと思います
Fall Risk Index(FRI)

それがこちらの本「転倒予防ガイドライン」の中で紹介されている「22個の質問項目」になります
この本の著者である鳥羽先生は厚労省から転倒予防に関する研究を委託された先生です
厚労省の方も転倒が寝たきりの原因となり、それが医療費の増加を招いているいう事で、転倒する人を減らすために、まずはどんな人が転倒しやすいかを調査しようという事で、その研究を鳥羽先生に委託された様です
ある研究では転倒に関わる医療費のコストは7000億とも言われています

鳥羽先生の研究結果から導きだされたのが22個の質問項目からなるFall Risk Index(FRI)です
その質問項目のうち10個以上ヒットする様な場合には、転倒リスクが高い(転倒率30%)ため対策が必要という事がわかったわけなんですね
ただ

22個も質問項目があるのは、全然実用的ではないですね
ぼくも全部覚えられません(・_・;)
こんだけ沢山あると、なかなか患者さんの家族に気軽に聞けないですね
鳥羽先生もその事には気づいていて、この質問項目をさらに厳選して絞ったのがこちら
Fall Risk Index(FRI)の簡略版

Fall Risk Index(FRI)の簡略版 といわれるものです
たった5個ならぼくも覚える事ができますし(∀`*ゞ)、患者さんの家族にもそれとなく聞く事ができます
それぞれの質問項目はとっても練られたものなので詳しく説明していきます
①過去1年間に転倒した事がありますか?
この質問は転倒歴を聞いているのですが、過去1年間で転倒した事のある人は、次の1年で70%の人が転倒してしまうというデータがあります
②歩く速度が遅くなったと思いますか?
この質問は歩行機能について聞いているのですが、具体的にいうと「1mを1秒で歩けますか?」、という事を聞いています
更に具体的にいうと横断歩道を青信号の間に渡りきれますかどうかです
これに引っかかる人はそうでない人に比べ2倍転倒しやすいそうです
最近話題のフレイルの各コポーネントとの相関が1番高いのが歩行速度と言われているで、とってもいい質問項目なのではないかと思います
③杖を使っていますか?
この質問は、杖を使うのが悪いというわけではなく、杖を使わざるをえない程度の歩行時のバランスの悪さだったり、下肢の筋力の低下がみられるという事を示しています
杖を使わざるを得ない人はそうでない人と比べて2倍転倒しやすいそうです
④背中が丸くなってきましたか?
この質問は姿勢を聞いているのですが、いわゆる猫背が強くなるとそのままでは前が見えないので、代償的に頚部を過伸展、股関節・膝関節を屈曲させ、足関節を背屈させる事になります
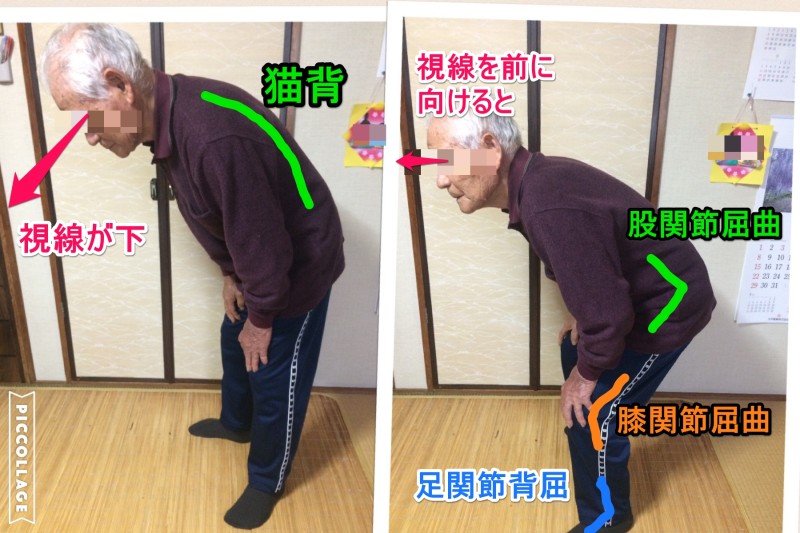
この状態で一度つま先を上に挙げていただきたいのですが、挙げやすいでしょうか?
むっちゃ挙げにくいなぁ、と実感出来ると思います
それで段差などに足先が引っ掛かりやすくなって転倒しやすいと、いう事です
猫背の酷い方の年間2人に1人は転倒してしまうそうです
⑤毎日お薬を5種類以上飲んでいますか?
この質問は、ぼく的には1番面白く感じたのですが、この5種類というのは薬剤の種類は問わないそうなんですね
高齢者の方は合併症も多いため、5種類以上服用されている方というのは結構多いのではないでしょうか?
5種類以上服用されている方はそうでない方と比べ、2倍転倒しやすいというデータがあります
厚労省のデータでは65歳以上の30%以上は5種類以上処方されていますね
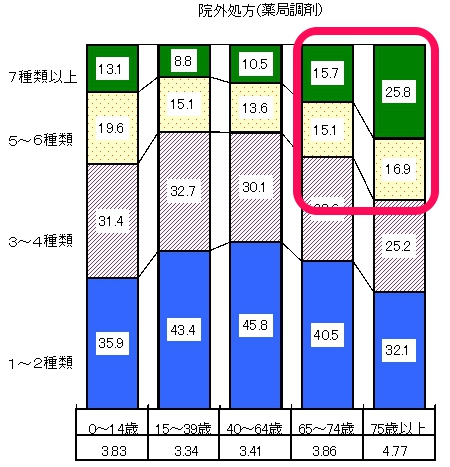
年齢階級別にみた薬剤種類数別件数の構成割合・1件当たり薬剤種類数(平成20年6月審査分)より引用改変
では、なぜ5種類以上の薬を服用すると転倒しやすくなるのでしょうか?
ちょっとそれについて考えてみましょう
まず考えられるのは「薬剤どうしの相互作用」により、思わぬ症状がでたりすること、よく多剤併用による薬剤性パーキンソニズムが問題になったりしますね
薬によってすくみ足だったり、突進現象などが出現するので転倒しやすくなります
また高齢者は、加齢に伴なう肝臓の機能低下があるため代謝系の薬が中々代謝できなかったり、腎機能低下により体外への排泄しくにかったり、あるいは水分摂取量の不足などで、薬の血中濃度が高くなり、作用や副作用が強くでる事があるんですね
ここで訪問看護師さんの役割が重要になってきます
確かに主治医の先生から患者さんや家族に薬の作用・副作用については説明はされています
しかし時間に追われる主治医が詳細に説明することは普通に困難です
患者さんや家族も困っている症状が、実は薬によるものなか分からない場合が多いんですね
しかし訪問看護師さんは患者さんの症状と薬の関係性に気付く事ができるんです
何だって服薬状況を把握した上で、家に行っているわけですから
薬の効きすぎや副作用を発見したり、作用のカブっている薬があるなら種類が減らせないかDrに相談が出来る訳なんですね
ここは特にぼくらリハビリ関係職は弱い部分で、看護師さんの強みではないかと思います
それに関係する研究があるのですが、エール大学のTinetti先生らの研究で、服用量や必要性など薬剤を再評価するだけで、転倒リスクが40%も減少できたとする研究もあります
不要な薬を少しでも減らす事ができれば、それが転倒予防にも繋がるという、とっても素敵な事ではないでしょうか
| ※また薬の種類によっても転倒しやすさに違いがあり、特に非定型抗神経病薬ならそれ単体で1.7倍、抗うつ薬なら1.5倍転倒しやすいと言われています |

Fall Risk Index(FRI)の簡略版の評価の仕方なのですが、先ほどの5つの質問項目にそれぞれ得点が割り振られていて、その合計得点が6点以上であれば転倒リスクが高いと判断できるそうです
感度0.68,特異度0.70 なのでスクリーニングにしては十分ではないでしょうか?
たった5個なら覚えやすいし、患者さんの家族さんにもそれとなく聞くことができちゃいます
このへんでまとめますと

患者さん本人だけではなく、主介護者の家族にも目を向けることが、本人の安楽な在宅生活の維持に繋がるという事ですね
また加えて患者さんの家族に目を向ける事で、家族との信頼関係の向上にも繋がると思わます
ここも非常に大事と思われるので詳しく話ます
転倒から話が多少逸れますがご容赦下さい
患者さんとの信頼関係はもちろん、患者家族との信頼関係も大事と言うことです
家族との信頼関係ができていなければ、何かトラブルがあったとき「それみろ!」という事で責められてしまいます
ヘタしたら裁判沙汰です
各学会のガイドラインが以下の様にネットで簡単に見られる今、そういうリスクはますます高くなってきています
しかし家族さんと信頼関係ができていたらどうでしょう?
何かトラブルがあっても「仕方ないね」と流してくれます
そうなんです、自分の身だけではなくステーションを守るためにも、患者さんや患者さんの家族との信頼関係は上げれるだけ上げておくことが大事なんです
そもそも転倒を医療事故と判断することさえも、患者さんや患者さんの家族の主観の影響が非常に大きいんですね
だって医療事故の定義は
「医療の管理下における医療遂行の中で、患者に生じた予期しない不利益な事実、または医療の管理下にある施設に起因して生じた予期しない不利益な事実」
なんですから
ぼくは小賢しいので普段の臨床でも意識して行っている所があります
この転倒予防の家族との関わりが、信頼関係を上げる良いきっかけ(ツール)になる可能性を秘めているではないか、ともぼくは思っています
ここまで長々と「転倒予防がなぜ重要なのか?」について話してきました

重要であるという理由がわかっても、その原因がわからないと対策のしようがないですね
次回はそれについて話していきます
続きはコチラ ⇒ 「転倒の原因」と、在宅での「具体的な対策」についての話
スポンサーリンク
参考・引用文献

関連リンク
(ぼくがした講義・スライド)
・転倒予防がなぜ重要なのか?(訪問看護師さん向けの転倒予防の講義①)
・転倒の原因を考える(訪問看護師さん向けの転倒予防の講義②)
・転倒予防にオススメの運動 (訪問看護師さん向けの転倒予防の講義③)
・地域住民の方に転倒予防の講義をしてみた!(地域住民の方向けの転倒予防の講義)
(講義・スライドの元ネタ)
・転倒予防①(転倒が寝たきりの原因となる理由、訪問看護・リハビリ と 転倒)
・転倒予防②(転倒の原因、「段差」は転倒の原因ではない?)
(その他)
・法人リハビリスタッフ向けに「転倒予防」の講義をしてみた!(来月の告知あり)
・第43回リハビリテーション特別研修会(介護予防推進リーダー士会認定事業)
・介護予防推進リーダー研修